
Der Aufbaukurs zum Wundexperten ICW um die Stundenanzahl für die Rahmenempfehlung der HKP- Richtlinie zu erfüllen, der Fachtherapeut Wunde Modul 1, ist online.


Der Aufbaukurs zum Wundexperten ICW um die Stundenanzahl für die Rahmenempfehlung der HKP- Richtlinie zu erfüllen, der Fachtherapeut Wunde Modul 1, ist online.
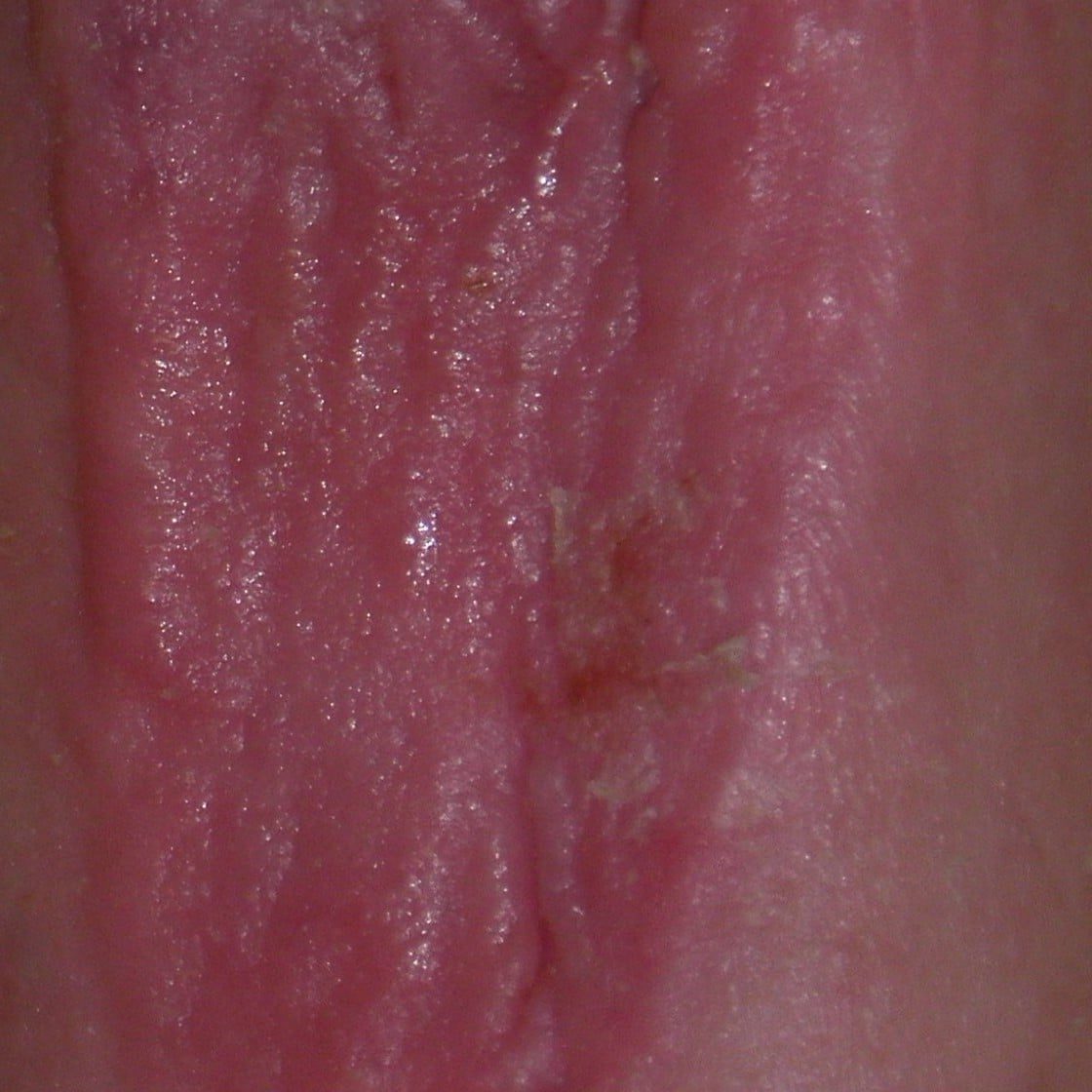
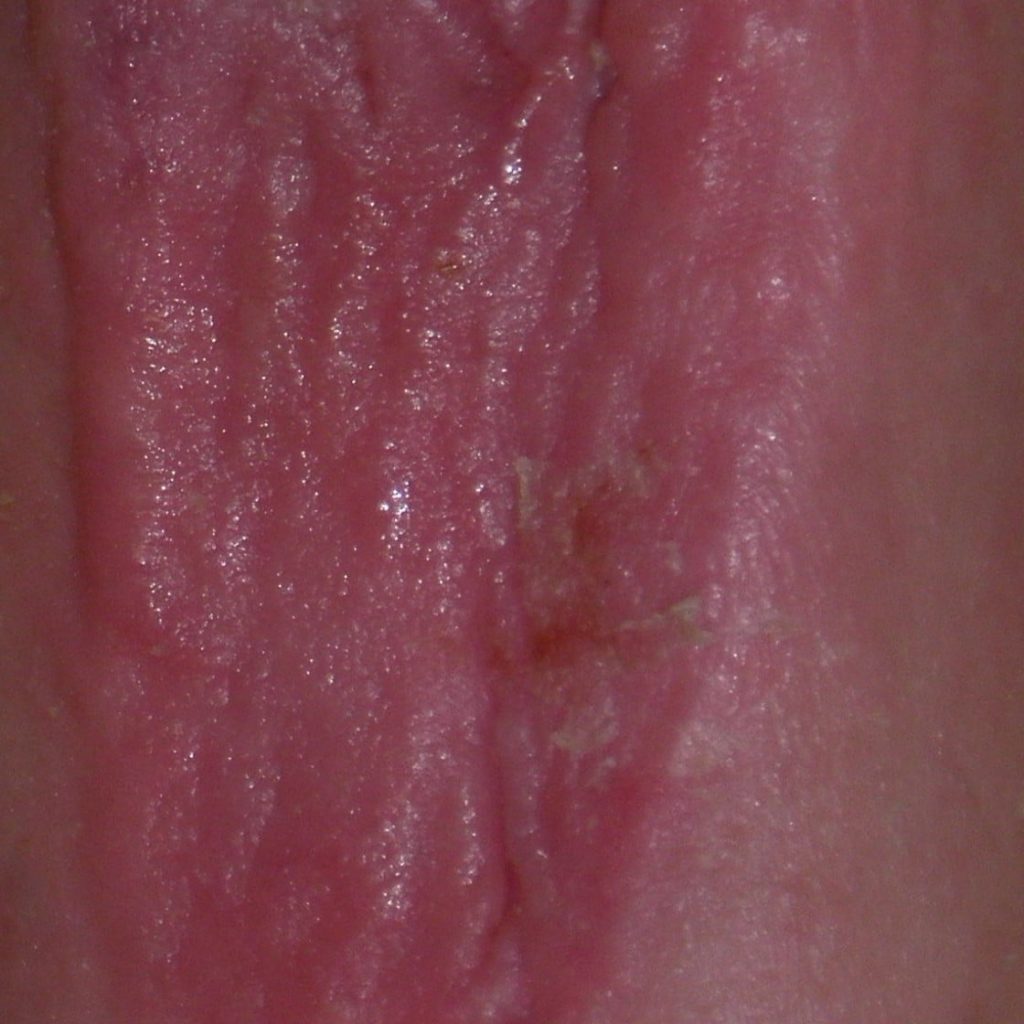
Bildquelle: Beyerlein Ronald
Hyaluronsäure ist ein saures, hochvisköses, stark wasserbindendes Glykosaminoglykane (GAG) aus 1,4-verknüpften Hyalobiuronsäure-Einheiten (beta-Glucuronido-N-acetylglucosamin). Sie kommt im Organismus in der Grundsubstanz des Bindegewebes, in der Gelenkschmiere, Nabelschnur, Haut und im Glaskörper des Auges vor. Ihre Abbau erfolgt durch die Hyaluronidase, beta-Glucuronidase und N-Acetylglucosaminidase. Primäre reguliert die Hyaluronsäure die Zellpermeabilität, verhindert das Eindringen infektiöser Keime und ist selbst eine Gleitsubstanz.
Aufgrund dieser positiven Eigenschaften wird Hyaluronsäure häufig in der Wundbehandlung eingesetzt. Es gibt verschiedene Formen von Hyaluronsäure-Produkten, wie Gele, Salben oder Sprays, die direkt auf die Wunde aufgetragen werden können, um die Heilung zu unterstützen. In einigen Fällen kann auch die Injektion von Hyaluronsäure in die Wunde erwogen werden, um die Wundheilung zu fördern. Es ist jedoch wichtig zu beachten, dass die Anwendung von Hyaluronsäure in der Wundbehandlung von verschiedenen Faktoren abhängt und immer in Absprache mit einem Arzt erfolgen sollte.
Quellen:

Eine aus 18 Studien zusammengefasste Metaanalyse zeigte, dass bis zu 83% der älteren Menschen in Institutionen subnormale Ernährungsparameter haben.
Um einer Mangelernährung vorzubeugen, sollte eine energiereiche Kost mit hoher Nährstoffdichte zu sich genommen werden. Dabei sollte auf eine abwechslungsreiche Kostzusammenstellung aus Milch und Milchprodukten, Gemüse, Obst, Vollkornprodukten sowie Fisch und Fleisch geachtet werden. Wenn keine umfassende Versorgung mit allen benötigten Nährstoffen über die Nahrung stattfindet, kann mit Nahrungsergänzungsmitteln unterstützt werden.
Eine Einnahme sollte zuvor mit dem Arzt besprochen werden.
www.vita4derm.de

Seit dem 01.02.2023 ist die Pflege- und Wundberatung nun auch offziell zertifizierter Anbieter des Fortbildungsseminar “ Modul 1 Fachtherapeut Wunde ICW®“ und kann somit die Qualifikation zur Umsetzung der HKP Richtlinie zur Versorgung von schwer heilenden und chronischen Wunden anbieten.
Das Seminar Fachtherapeut Wunde ICW® befähigt Wundexperten, über ihre bisherigen Kompetenzen hinaus, die Versorgung von Menschen mit chronischen Wunden zu übernehmen. Es fokussiert die krankheitsspezifische Versorgung Betroffener und die Prävention von Wunden in ambulanten sowie stationären Bereich. Die Fortbildung zielt außerdem darauf ab, die Organisation einer wundversorgenden
Einheit zu gestalten sowie die kommunikativen Kompetenzen in der Patienteninteraktion auszubauen.
Ergänzend werden die erforderlichen Fähigkeiten zur Netzwerkkoordination entwickelt.
Das Seminar orientiert sich an den Prinzipien der Erwachsenenbildung. Es zielt dabei auf die Entwicklung der beruflichen Handlungskompetenz ab. Um dieses Ziel zu erreichen, kommen Methoden aus der Handlungs- und Problem- bzw. Fallorientierung zur Anwendung, wodurch ein enger Theorie-Praxis-Bezug hergestellt wird. Die Unterrichte sind praxisorientiert aufgebaut und beinhalten zahlreiche Übungssequenzen. Im Seminarverlauf erlernen die Teilnehmer mittels der erworbenen Fachkenntnisse am Beispiel von konkreten Fällen, Problemlösungsprozesse zu initiieren.
Wir freuen uns das wir folgende Referenten für die Umsetzung gewinnen konnten und haben mit der Planung eines Seminares begonnen.
Gardill Daniel, Facharzt für Anästhesie, Oberarzt operative Intensivstation Klinikum Kulmbach
Finzel Roswitha, ZWM®-Zertifizierte Wundmanagerin, Wundmanagement Klinikum Bamberg
Haueißen Saskia, Pflegedienstleitung, DIMACare gGmbH Mainleus
Heybach Christopher, Geschäftsführer, DIMACare gGmbH Mainleus
Scherwitz Angela, Lehrerin für Pflegeberufe, Berufsfachschule für Pflege am Klinikum Kulmbach
Dr. Schneider Tatiana PhD, Fachärztin für plastische Chirurgie, Oberärztin plastische Chirurgie Klinikum Kulmbach
Pünktlich, einen Tag vor dem ersten Advent haben die beiden Kurse 2022-W-166 und 2022-W-259 den theoretischen Teil der Fortbildung zum Wundexperten®ICW mit der theoretischen Prüfung abgeschlossen.


Nach den beiden Monaten Oktober und November in denen die 29 Teilnehmer sich neben Anatomie und Krankheitslehre auch mit Lebensqualität und Paragraphen auseinandersetzen mussten, wartet nun nach der Weihnachtszeit die praktische Umsetzung der Theorie auf die Lehrgangsteilnehmer. Hier heißt es das Erlernte während eines Praktikums in der Praxis anzuwenden und zu vertiefen.
Anschliessend erfolgt der zweite Teil der Prüfung, das heißt die Absolventen des Kurses müssen das Erlernte anhand eines Fallbeispieles aus dem Praxiseinsatzes, mittels einer Hausarbeit nochmal der Prüfungskomission darlegen. Diese freut sich schon auf fachliche Therapiekonzepte sowie durchgeführte Edukationsmaßnahmen und Evaluationen.

Definition:
Die effektive Prävention von Dekubitus ist eine Kernaufgabe in der Pflege. Dekubitus gehen für
die Betroffenen mit schwerwiegenden Einschränkungen der Gesundheit und der Lebensqualität
einher, weshalb ihrer Entstehung entschieden vorgebeugt werden muss. In der Literaturübersicht
zum Expertenstandard werden Dekubitus in Anlehnung an die internationale Definition der NPUAP/
EPUAP/PPPIA (2014) wie folgt definiert:
„Ein Dekubitus ist eine lokal begrenzte Schädigung der Haut und/oder des darunter liegenden Gewebes, typischerweise über knöchernen Vorsprüngen, infolge von Druck oder Druck in Verbindung mit Scherkräften. Es gibt eine Reihe weiterer Faktoren, welche tatsächlich oder mutmaßlich mit Dekubitus assoziiert sind, deren Bedeutung aber noch zu klären ist“.
Quelle: DNQP, 2017, Expertenstandard „Dekubitusprophylaxe in der Pflege“, 2. Aktualisierung, Osnabrück

Die folgenden drei Patientenmerkmale stellen die wichtigste Faktoren für das Dekubitusrisiko da:
Beeinträchtigung der Mobilität
Störungen der Durchblutung
sowie beeinträchtigter Hautzustand bzw. bereits vorhandener Dekubitus
Mobilitätsbeeinträchtigungen können zu einer erhöhten und verlängerten Druck- und/oder Scherkrafteinwirkung führen und sich damit direkt auf das Dekubitusrisiko auswirken. Im Unterschied dazu beeinflussen Durchblutungsstörungen, ob peripher oder zentral, nicht direkt die Einwirkung von Druck- und Scherkräften, sondern schwächen die Gewebtoleranz gegenüber schädigenden Effekten der mechanischen Belastung und erhöhen damit indirekt das Dekubitusrisiko. Unabhängig davon führt eine lokale Ischämie ebenfalls zu Dekubitus, doch Schädigungen durch direkte Deformation weicher Gewebe sind wesentlich bedeutsamer. Ein beeinträchtigter Hautzustand oder bereits bestehender Dekubitus sind dagegen eher als globale Hinweise für ein vorliegendes Dekubitusrisiko und eine erhöhte Anfälligkeit der Haut für schädigende Effekte zu sehen. Diese Dreiteilung lässt sich als ein generelles orientierendes Rahmenmodell für die Einschätzung des Dekubitusrisikos verwenden.
Quelle: DNQP, 2017, Expertenstandard „Dekubitusprophylaxe in der Pflege“, 2. Aktualisierung, Osnabrück
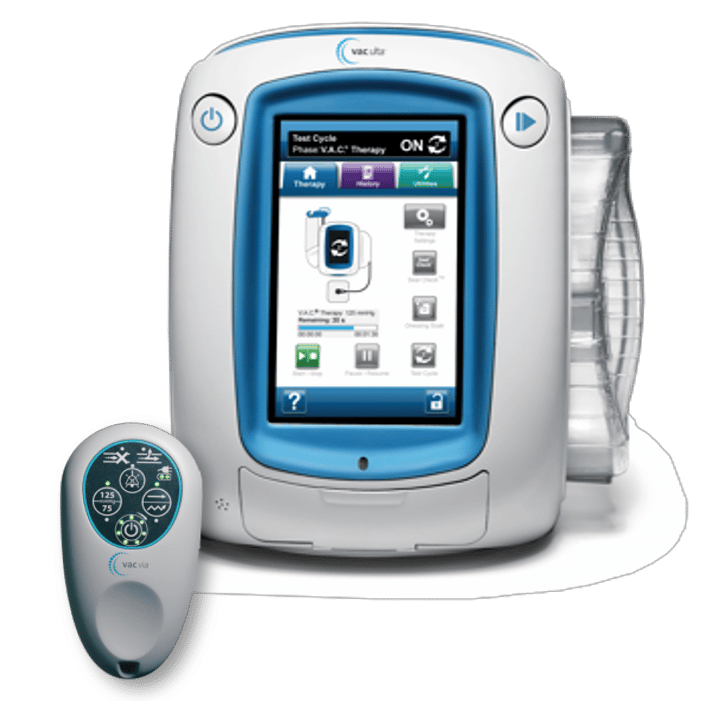
Seit dem 01.Oktober 2020 ist die Vakuumversiegelungstherapie zur ambulanten Wundbehandlung in der Regelversorgung zu Lasten der gesetzlichen Krankenversicherung zugelassen. Aber was ist die Unterdrucktherapie überhaupt? Was sind die Vorteile? Gibt es Einschränkungen in der Anwendung? Welche Komplikationen können auftreten? Diese und noch viele weiteren Fragen werden am 16.07.2022 bei der Rezertifizierungsveranstaltung „Unterdrucktherapie zur Versorgung chronischer Wunden – Klinik versus ambulanter Bereich“ in Mainleus geklärt. Hier stelle ich eine kurze Übersicht zur Verfügung.
Zunächst benötigt man eine Therapieeinheit, im nachfolgenden Bild sind zwei Geräte der Firma 3M dargestellt.

Desweiteren benötigt man sogenannte Foams, welche in die Wunde eingebracht werden. Je nach Therapieziel gibt es verschiedene Arten von Foams. Einige Beispiele sind auf dem nächsten Bild dargestellt.

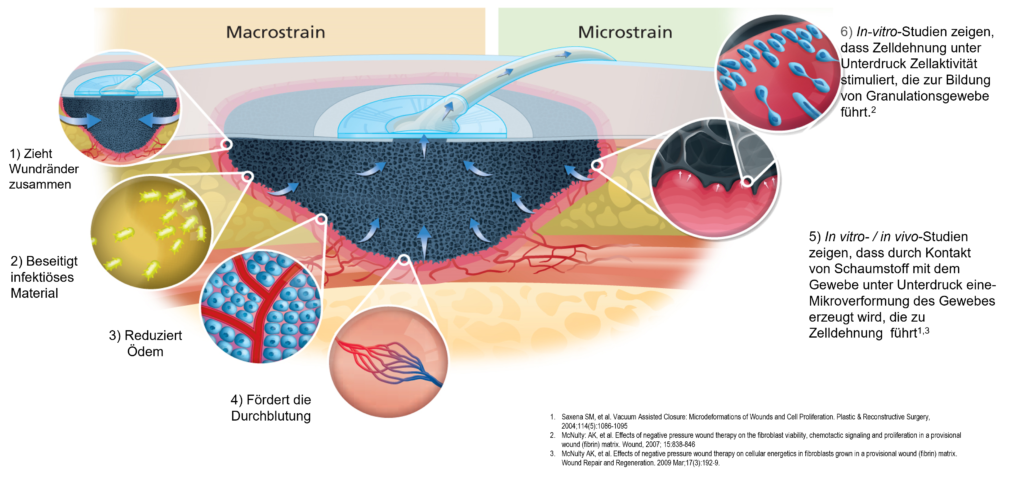
Nach dem der entsprechende Foam eingebracht worden ist, wird die Wunde okklusiv verschlossen und mittels der Therapieeinheit ein Unterdruck erzeugt. Die nachfolgende Darstellung soll die Wirkungsweise dieser Therapieart darstellen.

140 Ärzte und Pflegekräfte informierten sich auf Einladung des Klinikums Kulmbach in der Himmelkroner Eventarena über den aktuellen Stand der Wissenschaft im Bereich Wundversorgung.

Wie versorgt man chronisch entzündliche Wunden? Wie wird ein Dekubitus oder eine diabetisch bedingte Wunde professionell versorgt? Wie behandelt man großflächige Tumore? Um diese und weitere Themen ging es beim diesjährigen „Wundsymposium“, zu dem das Klinikum Kulmbach eingeladen hatte.
140 Ärzte und Pflegekräfte aus dem klinischen sowie niedergelassenen Bereich nahmen an der Fortbildungsveranstaltung teil.
Unter der Leitung von Dr. Marian Maier (Leitender Arzt Plastische und Handchirurgie am Klinikum Kulmbach) und Ronald Beyerlein (Pflegetherapeut Wunde ICW) wurde das Wundsymposium bereits zum zweiten Mal veranstaltet.
Fachärzte des Klinikums Kulmbach sowie der Universitätskliniken Nürnberg, Regensburg und Göttingen gaben dabei spannende Einblicke in den aktuellen Stand der Wissenschaft rund um chronische Wunden und Wundtherapien.

Die Referenten stellten häufig vorkommende Krankheitsbilder wie etwa Genitalwunden oder chronische Wunden, hervorgerufen durch Adipositas oder Lymphkarzinome vor. Ebenso vielfältig wie die Krankheitsbilder sein können, so unterschiedlich und differenziert sind auch die Behandlungskonzepte. „Dabei kommt es nicht nur auf eine medizinisch einwandfreie Versorgung an – auch die psychologische Komponente darf nicht unbeachtet bleiben“, unterstrich Dr. Marian Maier, Mitinitiator der Veranstaltung. Chronische Wunden können für die betroffenen Patienten eine erhebliche psychische Belastung darstellen. Nicht selten werden derartige Wunden – beispielsweise Genitalkarzinome – aus Scham lange Zeit geheim gehalten, was zu einer erheblichen Verschlimmerung des Krankheitsbildes und entsprechend aufwändigen operativen Eingriffen und Nachbehandlungen führen kann. „Wie in vielen anderen Bereichen ist auch hier Vorsorge entscheidend und kann eine weitgehende Ausprägung der Wunde verhindern“, so Dr. Marian Maier. Wie entsprechende Vorsorgemaßnahmen aussehen können – auch darüber wurde im Fortbildungsprogramm ausführlich gesprochen.
Im Anschluss hatten die teilnehmenden Fachkräfte Gelegenheit zum gemeinsamen Austausch. Das Wundsymposium wurde durch informative Präsentationen führender europäischer Hersteller medizinischer Pflegeprodukte ergänzt, die modernstes Versorgungsmaterial vorstellten.
Das Wundsymposium schloss für alle Teilnehmer mit einem Zertifikat und Fortbildungspunkten nach dem Fortbildungsprogramm der Bayerischen Landesärztekammer sowie Rezertifizierungspunkten der Initiative chronische Wunde e.V. (für Wundexperten ICW ®, Fachtherapeuten ICW® und Pflegetherapeuten ICW®) ab.

Das Ambiente der Himmelkroner Eventarena überzeugte mit ansprechender Beleuchtung in den Farben des Klinikums und dem an die Wand projizierten Klinik-Logo. Auch kulinarisch war das Wundsymposium ein Highlight. Dank der Frankenfarm wurden die Teilnehmer des Kongresses mit fränkischen Schmankerln verwöhnt.



8 Rezertifizierungspunkte ICW
Veranstaltungsnummer 2022-R-779

Programm

Referenten


Honorarreferent seit 2021 zum Curriculum Wundexperte ICW®

Honorarreferent seit 2022 zum Curriculum Wundexperte ICW®
Testinhalt


Quelle: wwww.icwunden.de, 12.11.2020
Der Begriff Dekubitus leitet sich vom lateinischen Wort decumbere = niederlegen ab. Dies beschreibt schon die Ursache des Problems, nämlich die nicht vorhandene Bewegung bzw. die Immobilität. Der Plural lautet ebenfalls „Dekubitus“, wird zur Unterscheidung von der Singularform allerdings mit langem „u“ gesprochen.
Quelle: Protz Kerstin, 2019, Moderne Wundversorgung, 9. Auflage, Elsevier Verlag
Auf Grund der Definition ist klar, dass es sich beim Dekubitus um ein Geschehen handelt, das auf Grund von Druck und Scherkräften entsteht. Die Hauptursache für die Entstehung eines Dekubitus ist somit die eingeschränkte Bewegungsfähigkeit eines Patienten. Dadurch ist es ihm nicht möglich, den Druck, der durch die Belastung des Sitzens oder Liegens innerhalb einer gewissen Zeit entsteht, durch Ausgleichsbewegungen zu verlagern.
Es ist nicht genau definiert in welchem Zeitraum ein Dekubitus entstehen kann. Die Literatur spricht von „länger andauerndem Druck“ was bedeutet, dass der Druck über mehrere Minuten bis Stunden auf das Gewebe einwirkt, ehe ein Dekubitalgeschwür auftritt.
Natürlich spielen weitere Rahmenbedingungen eine Rolle, ob es zur Entstehung eines Dekubitus kommt oder nicht und wenn ja, in welchem Ausmaß. Entscheidend sind hierbei die Beschaffenheit der Auflagefläche (Matratze, Stuhl, etc.), die Dauer der Druckeinwirkung sowie die Risikofaktoren, die der Betroffene in sich trägt (Körperbau und -gewicht, betroffene Hautstelle, Grunderkrankungen, Mobilität, …) Generell muss man sagen, dass Muskelgewebe und Muskelzellen wesentlich empfindlicher auf Druck reagieren als Hautzellen.
Die Dekubitusexperten identifizieren zwei Mechanismen, die für die Entstehung eines Dekubitus hauptverantwortlich sind. Beide sind nicht getrennt voneinander zu betrachten, sondern verstärken sich höchstwahrscheinlich gegenseitig.
Wirkt Druck auf das (Muskel-) Gewebe über einen gewissen Zeitraum, verformen sich die Zellen und gehen in der Folge zu Grunde (Nekrose). Ist der Druck sehr hoch, entstehen diese Defekte bereits nach wenigen Minuten.
Wirkt Druck auf das weiche Gewebe, werden die Gefäße, die es versorgen, komprimiert. Dies führt zu einer Minderversorgung des Gewebes mit Sauerstoff und Nährstoffen sowie zu einem fehlenden Abtransport der anfallenden Stoffwechselprodukte.Nach Entfernen des Drucks und damit der Wiederdurchblutung können durch Übersäuerung des Gewebes lokale Entzündungen auftreten. Allerdings ist bei diesem Entstehungsmechanismus die Zeitspanne bis zu einem Defekt relativ lang.
Auf Grund dieser Ausführungen kann man davon ausgehen, dass sich Dekubitalgeschwüre meist in der Muskulatur entwickeln, da die Muskelzellen sehr anfällig auf Druck reagieren. Man spricht von einer tiefen Gewebeschädigung. Das Gewebe darüber kann intakt sein.
Kleinere Gewebeschädigungen können vom Körper wieder resorbiert werden und somit abheilen, kommen aber viele Risikofaktoren zusammen und findet keine Druckentlastung statt, so kann sich der Befund zu tiefen, großflächigen Dekubitalgeschwüren unklarer Tiefe entwickeln.
Ein Dekubitus entsteht bevorzugt an Körperstellen, die sich
a) durch Knochenvorsprünge und
b) geringe Abpolsterung durch Muskel- und Fettgewebe
auszeichnen.
Am häufigsten treten Druckgeschwüre in der Kreuzbeinregion, an den großen Rollhügeln (Trochanteren) und an den Fersen auf. Aber auch die Ohren, der Hinterkopf, Schulterblätter und Zehen können betroffen sein.
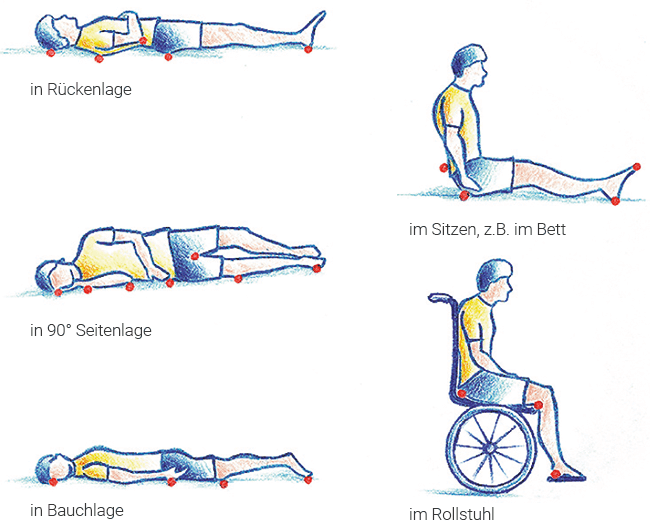
Quelle: www.dekubitus.de, 12.11.2020
Klassifikation Dekubitus nach NPUAP/EPUAP, 2014
Kategorie/Stadium I: Nicht wegdrückbare Erythem
Intakte Haut mit nicht wegdrückbarer Rötung eines lokalen Bereichs gewöhnlich über einem knöchernen Vorsprung. Bei dunkel pigmentierter Haut ist ein Abblassen möglicherweise nicht sichtbar, die Farbe kann sich aber von der umgebenden Haut unterscheiden.Der Bereich kann schmerzhaft, härter, weicher, wärmer oder kälter im Vergleich zu dem umgebenden Gewebe sein. Es kann schwierig sein, Kategorie/Stadium I bei Personen mit dunkler Hautfarbe zu entdecken. Kann auf „gefährdete“ Personen hinweisen (Hinweis auf ein mögliches Risiko).
Kategorie/Stadium II: Teilverlust der Haut
Teilzerstörung der Haut(bis in die Dermis/Lederhaut), die als flaches, offenes Ulcus mit einem rot bis rosafarbenen Wundbett ohne Beläge in Erscheinung tritt. Kann sich auch als intakte oder offene/ruptierte, serumgefüllte Blase darstellen.Manifestiert sich als glänzendes oder trockenes, flaches Ulcus ohne Beläge oder Bluterguss*. Diese Kategorie/dieses Stadium sollte nicht benutzt werden um Skin Tears (Gewebezerreißungen), verbands- oder pflasterbedingte Hautschädigungen, perineale Dermatitis, Mazerationen oder Exkoriation zu beschreiben.* Ein livide Verfärbung weist auf eine tiefe Gewebeschädigung hin.
Kategorie/Stadium III: Vollständiger Verlust der Haut
Vollständiger Gewebeverlust. Subkutanes Fett kann sichtbar sein, aber Knochen, Sehne oder Muskel liegen nicht offen. Beläge können vorhanden sein, die aber nicht die Tiefe des Gewebeverlustes verdecken. Es können Taschebildungen oder Unterminierungen vorliegen.Die Tiefe eines Dekubitus der Kategorie/des Stadium III kann je nach anatomischer Lokalisation variieren. Der Nasenrücken, das Ohr, das Hinterhaupt und der Knöchel haben kein subkutanes Gewebe und Ulcera der Kategorie/des Stadiums III können dort oberflächlich sein. Im Gegensatz dazu können besonders adipöse Bereiche einen extrem tiefen Dekubitus der Kategorie /des Stadiums III entwickeln. Knochen/Sehnen sind nicht sichtbar oder direkt tastbar.
Kategorie/Stadium IV: Vollständiger Gewebeverlust
Vollständiger Gewebeverlust mit freiliegenden Knochen, Sehnen oder Muskeln. Beläge oder Schorf können an einigen Teilen des Wundbettes vorhanden sein. Es können Taschenbildungen oder Unterminierungen vorliegen.Die Tiefe eines Dekubitus der Kategorie/des Stadiums IV variiert je nach anatomi-scher Lokalisation. Der Nasenrücken, das Ohr, das Hinterhaupt und der Knöchel haben kein subkutanes Gewebe und diese Ulcera können oberflächlich sein. Ulcera der Kategorie/des Stadiums IV können sich in Muskeln und/oder unterstützenden Strukturen ausbreiten (z.B. Faszia, Sehne oder Gelenkkapsel) und eine Osteomyeli-tis verursachen. Offenliegende Knochen/Sehnen sind sichtbar oder direkt tastbar.
Keiner Kategorie/ keinem Stadium zuordenbar: Tiefe unbekannt
Ein vollständiger Gewebeverlust, bei dem die Basis des Ulcus von Belägen (gelb, hellbraun, grau, grün oder braun) und/oder Schorf im Wundbett bedeckt ist. Bis genügend Beläge und/oder Schorf entfernt ist, um den Grund der Wunde of-fenzulegen, kann die wirkliche Tiefe – und daher die Kategorie/das Stadium – nicht festgestellt werden. Stabiler Schorf (trocken, festhaftend, intakt ohne Erythem und Flüssigkeit) an den Fersen dient als „natürlicher (biologischer) Schutz des Körpers“ und sollte nicht entfernt werden.
Vermutete tiefe Gewebeschädigung: Tiefe unbekannt
Livid oder rötlichbrauner, lokalisierter Bereich von verfärbter, intakter Haut oder blutgefüllte Blase aufgrund einer Schädigung des darunterliegenden Weichgewe-bes durch Druck und/oder Scherkräfte. Diesem Bereich vorausgehen kann Gewe-be, das schmerzhaft, fest, breiig, matschig, im Vergleich zu dem umliegenden Ge-webe wärmer oder kälter ist.Es kann schwierig sein, tiefe Gewebeschädigungen bei Personen mit dunkler Haut-farbe zu entdecken. Bei der Entstehung kann es zu einer dünnen Blase über einem dunklen Wundbett kommen. Die Wunde kann sich weiter verändern und von ei-nem dünnen Schorf bedeckt sein. Auch unter optimaler Behandlung kann es zu einem rasanten Verlauf unter Freilegung weiterer Gewebeschichten kommen.
Quelle: www.dnqp.de, 12.11.2020


„Mit Debrisoft ist ein schnelles, sicheres und einfaches Debridement möglich, das für den Patienten schmerzarm ist”

Debrisoft ist eine schnelle, einfache und schmerzarme Methode des Debridements, die schnell mit sichtbaren Ergebnissen überzeugt. Es ermöglicht eine zuverlässige Entfernung von Debris und Exsudat aus einer Wunde sowie Schuppen und Keratosen von der umliegenden Haut. Bereits neu eingewachsenes Granulationsgewebe und Epithelzellen werden geschont.
* Für ein erfolgreiches Biofilmmanagement ist eine antimikrobielle Behandlung nach der Wundreinigung mit Debrisoft notwendig.
Komposition: 100 % Polyester, ungebleicht
Rückenbeschichtung: 100 % Polyacryl (kolophonium- und kolophoniumderivatfrei)
Grifftasche: Polyester, Polyamid, Elasthan
Etikett: Polyester
Quelle: www.lohmann-rauscher.com, 11.11.2020


Eine weitere Form der Wundreinigung wäre die Verwendung eines Hydroaktiven Wundkissens. Für den Behandler einfach anzuwenden und auch unter Kompressionsverbänden oder Kompressionsstrümpfen verwendbar. Weitere Informationen finden Sie im Film.


Gemeinsam haben wir es geschafft, nach mehreren Wochen Arbeit und Coronaeinschränkungen, ist die Pflege-und-Wundberatung Beyerlein nun zertifizierter Seminaranbieter für den Wundexperte ICW®.
Ausbildungsinformationen und Termine für das Basisseminar sowie Termine für Rezertifizierungsseminare finden Sie unter der Rubrik Veranstaltungen.

Honorarreferent seit 2019 zum Thema, Exsudatmanagement, Wundbehandlung, Edukation, Lebensqualität
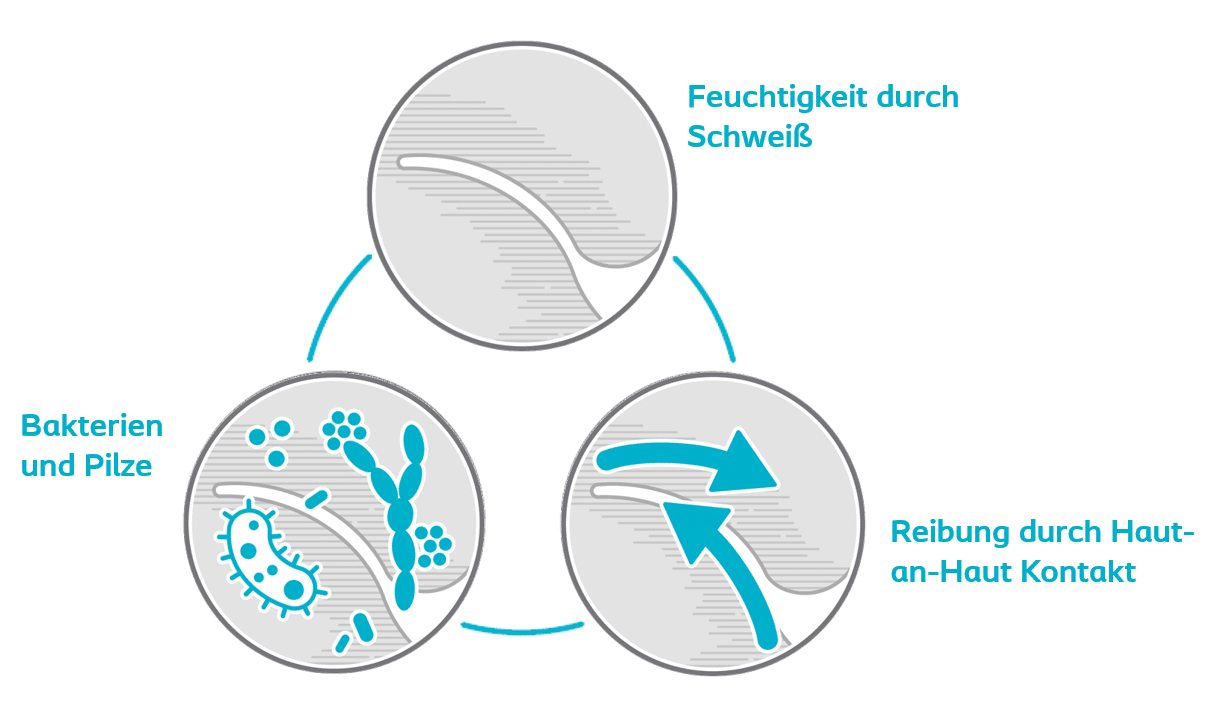
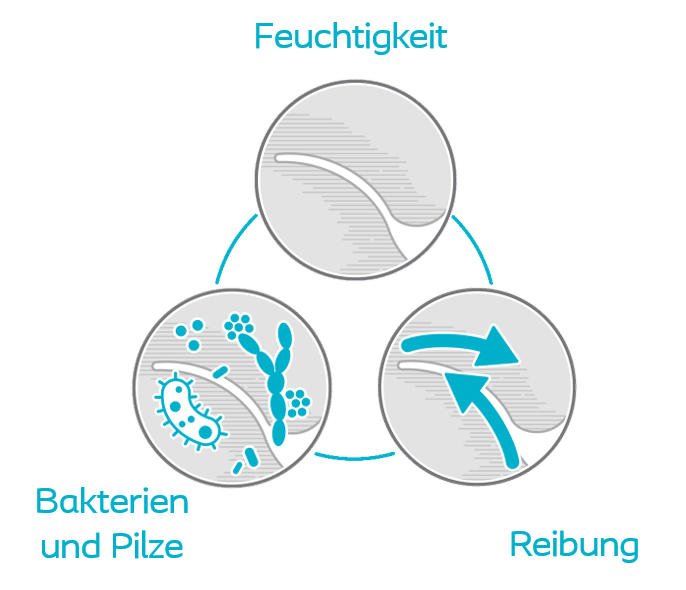
Zur Behandlung des Intertrigo ist die Vorbeugung natürlich am besten. Wir wissen das Intertrigo in Hautfalten entsteht, Feuchtigkeit sowie Reibung von Haut an Haut das Ganze entstehen läßt und Bakterien sowie Pilze sich in der Geschädigten und feuchten Haut so wohlfühlen, dass sie sich vermehren und es es zu Entzündungen kommen kann. Also was tun?
Übergewicht begünstigt natürlich die Enstehung von Hautfalten, wie bei vielen Erkrankungen gilt: Führen Sie eine gesunde Lebensweise mit viel Bewegung und einer ausgewogenen Ernährung. Nun ist das natürlich leicht gesagt, zum einen sind die Versuchungen natürlich groß zum anderen gibt es Einschränkungen und Erkrankungen die eine ausreichende Bewegung etwas einschränken. Also was tun wenn das mit der Hautfaltenvorsorge nicht ganz geklappt hat.
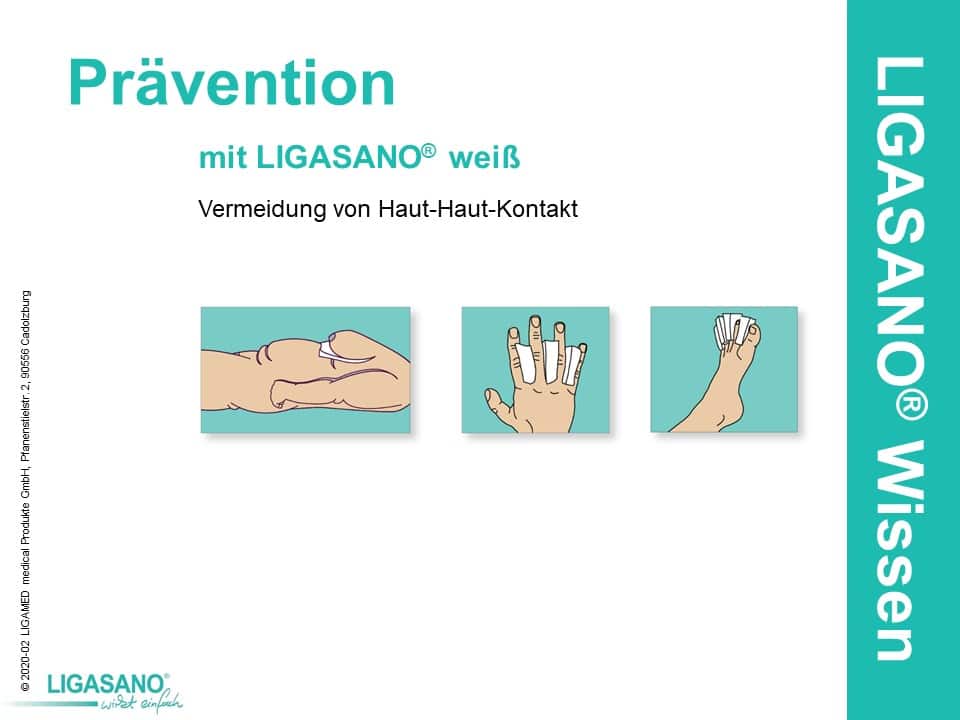
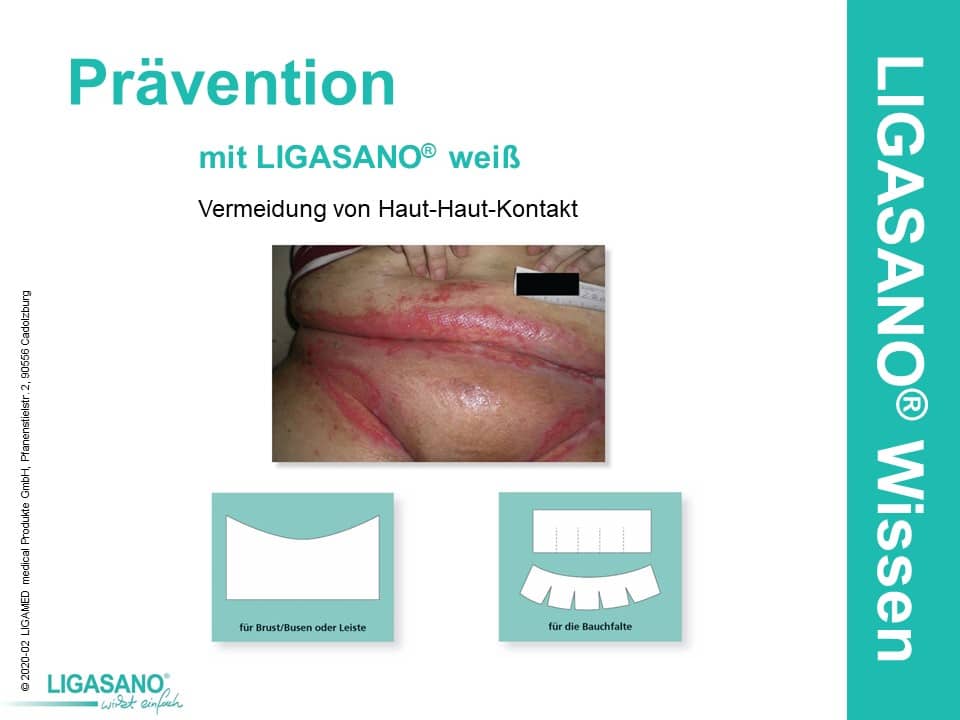
Man sollte zunächst versuchen den Kontakt zwischen Haut und Haut zu vermeiden, das sich diese dann durch Reibung nicht schädigen kann. Ist keine Reibung vorhanden, entstehen keine Mikroverletzungen in welche sich Krankheitserreger einnisten können.
Feuchtigkeit begünstigt die Enstehung von Hautverletzungen da diese dadurch aufweicht, zudem mögen es Krankheitserreger warm und feucht um sich zu vermehren.
Das einfachste Mittel zur Vorbeugung des Interigo indem man Haut-Haut-Kontakt verhindert und Feuchtigkeit in Hautfalten reduzieren kann, ist Baumwolle. Nach der Körperpflege einfach Baumwolle in die Hautfalten einlegen und bei Bedarf wechseln.
Es gibt auch Menschen die Pudern Hautfalten, Puder hat jedoch den Nachteil das es in Verbindung mit Feuchtigkeit, z.B. Schweiß, Klumpen bildet. Diese Klumpen reiben dann zusätzlich in den Hautfalten und führen wieder zu Mirkoverletzungen und somit zu Eintrittspforten für Krankheitserreger.
Man kann die Hautfalten auch salben, jedoch sollte man wissen das Salben Feuchtigkeit an die Haut abgeben und diese wieder aufquellen läßt. Somit erzeugen wir mit Salben wieder ein feuchtes Milleu das die Haut angreifbar für Krankheitserreger machen kann.
Kompressen können ebenfalls eingelegt werden, hier sollte man jedoch auf eine ausreichende Größe und auf die Menge achten. Ein Nachteil bei bereits vorhandenen Hautschäden ist hier ein Verkleben der Kompressen mit dem Wunden, was zu schmerzhaften Entfernen und Blutungen führen kann.
Für hartnäckige oder ausgeprägte Fälle kann ich aktuell zwei Produkte empfehlen. ( Achtung jetzt kommt unbezahlte Werbung)
Die Firma Ligamed vertreibt das Produkt LIGASANO®, dies ist ein sehr effektiver PUR-Schaumverband, der seit über 30 Jahren in der Medizin eingesetzt wird.
LIGASANO® weiß ist ein therapeutisch wirksamer PUR-Schaumverband mit breitem Anwendungsspektrum. Es gibt ihn in verschiedenen Formen und Stärken, wodurch er sich in nahezu allen Falten einbringen läßt. Er kann für bis zu 3 Tage verbleiben und schafft ein, mit seiner hohen Wasserdampfpermeabilität, sehr gutes Hautklima. Der mechanische Reiz (d.h. die Struktur des Verbandes wird vom Gewebe wahrgenommen) fördert die Durchblutung und aktiviert die Selbstreinigung.
Die Firma Coloplast bietet seit letztem Jahr das Produkt Interdry an, InterDry verwendet eine patentierte Technologie die die Reibung von Haut-auf-Haut reduziert. InterDry ist ein weicher Polyesterstoff, der die Feuchtigkeit aus der Hautfalte herausleitet, wo sie dann verdunsten kann. InterDry enthält einen Silberkomplex, der kontinuierlich ionisches Silber freisetzt für einen antimikrobiellen Effekt für bis zu 5 Tage.
Quellen: -Coloplast GmbH, 2019, InterDry® – die effektive Lösung zur Versorgung von Hautfalten, 22045 Hamburg -Ligamed medical Produkte GmbH, 2020, Ligasano Wissen, 90556 Cadolzburg
Es ist aktuell ein Kurs verfügbar:


Es ist aktuell ein Kurs verfügbar:


Es ist aktuell leider kein Kurs "Fortbildungsseminar Fachtherapeut Wunde ICW®" verfügbar.
Bei Interesse senden Sie bitte eine E-Mail an
ronald@pflege-und-wundberatung-beyerlein.de.
Ich werde Sie entsprechend vormerken und informieren.
Gerne können Sie sich auch den Newsletter abonnieren - hierüber werden neue Veröffentlichungen unter "Thema des Monats" und neue Kurstermine mitgeteilt.


Es ist aktuell leider kein Kurs "Rezertifizierung ICW®" verfügbar.
Bei Interesse senden Sie bitte eine E-Mail an
ronald@pflege-und-wundberatung-beyerlein.de.
Ich werde Sie entsprechend vormerken und informieren.
Gerne können Sie sich auch den Newsletter abonnieren - hierüber werden neue Veröffentlichungen unter "Thema des Monats" und neue Kurstermine mitgeteilt.