
Quelle: wwww.icwunden.de, 12.11.2020
Der Begriff Dekubitus leitet sich vom lateinischen Wort decumbere = niederlegen ab. Dies beschreibt schon die Ursache des Problems, nämlich die nicht vorhandene Bewegung bzw. die Immobilität. Der Plural lautet ebenfalls „Dekubitus“, wird zur Unterscheidung von der Singularform allerdings mit langem „u“ gesprochen.
Quelle: Protz Kerstin, 2019, Moderne Wundversorgung, 9. Auflage, Elsevier Verlag
Entstehung – Wie entsteht ein Dekubitus?
Auf Grund der Definition ist klar, dass es sich beim Dekubitus um ein Geschehen handelt, das auf Grund von Druck und Scherkräften entsteht. Die Hauptursache für die Entstehung eines Dekubitus ist somit die eingeschränkte Bewegungsfähigkeit eines Patienten. Dadurch ist es ihm nicht möglich, den Druck, der durch die Belastung des Sitzens oder Liegens innerhalb einer gewissen Zeit entsteht, durch Ausgleichsbewegungen zu verlagern.
Es ist nicht genau definiert in welchem Zeitraum ein Dekubitus entstehen kann. Die Literatur spricht von „länger andauerndem Druck“ was bedeutet, dass der Druck über mehrere Minuten bis Stunden auf das Gewebe einwirkt, ehe ein Dekubitalgeschwür auftritt.
Natürlich spielen weitere Rahmenbedingungen eine Rolle, ob es zur Entstehung eines Dekubitus kommt oder nicht und wenn ja, in welchem Ausmaß. Entscheidend sind hierbei die Beschaffenheit der Auflagefläche (Matratze, Stuhl, etc.), die Dauer der Druckeinwirkung sowie die Risikofaktoren, die der Betroffene in sich trägt (Körperbau und -gewicht, betroffene Hautstelle, Grunderkrankungen, Mobilität, …) Generell muss man sagen, dass Muskelgewebe und Muskelzellen wesentlich empfindlicher auf Druck reagieren als Hautzellen.
Die Dekubitusexperten identifizieren zwei Mechanismen, die für die Entstehung eines Dekubitus hauptverantwortlich sind. Beide sind nicht getrennt voneinander zu betrachten, sondern verstärken sich höchstwahrscheinlich gegenseitig.
1. Direkter Deformationsschaden
Wirkt Druck auf das (Muskel-) Gewebe über einen gewissen Zeitraum, verformen sich die Zellen und gehen in der Folge zu Grunde (Nekrose). Ist der Druck sehr hoch, entstehen diese Defekte bereits nach wenigen Minuten.
2. Komprimierung von Blut- und Lymphgefäßen (Okklusion):
Wirkt Druck auf das weiche Gewebe, werden die Gefäße, die es versorgen, komprimiert. Dies führt zu einer Minderversorgung des Gewebes mit Sauerstoff und Nährstoffen sowie zu einem fehlenden Abtransport der anfallenden Stoffwechselprodukte.Nach Entfernen des Drucks und damit der Wiederdurchblutung können durch Übersäuerung des Gewebes lokale Entzündungen auftreten. Allerdings ist bei diesem Entstehungsmechanismus die Zeitspanne bis zu einem Defekt relativ lang.
Auf Grund dieser Ausführungen kann man davon ausgehen, dass sich Dekubitalgeschwüre meist in der Muskulatur entwickeln, da die Muskelzellen sehr anfällig auf Druck reagieren. Man spricht von einer tiefen Gewebeschädigung. Das Gewebe darüber kann intakt sein.
Kleinere Gewebeschädigungen können vom Körper wieder resorbiert werden und somit abheilen, kommen aber viele Risikofaktoren zusammen und findet keine Druckentlastung statt, so kann sich der Befund zu tiefen, großflächigen Dekubitalgeschwüren unklarer Tiefe entwickeln.
Entstehungsorte – Wo entsteht ein Dekubitus ?
Ein Dekubitus entsteht bevorzugt an Körperstellen, die sich
a) durch Knochenvorsprünge und
b) geringe Abpolsterung durch Muskel- und Fettgewebe
auszeichnen.
Am häufigsten treten Druckgeschwüre in der Kreuzbeinregion, an den großen Rollhügeln (Trochanteren) und an den Fersen auf. Aber auch die Ohren, der Hinterkopf, Schulterblätter und Zehen können betroffen sein.
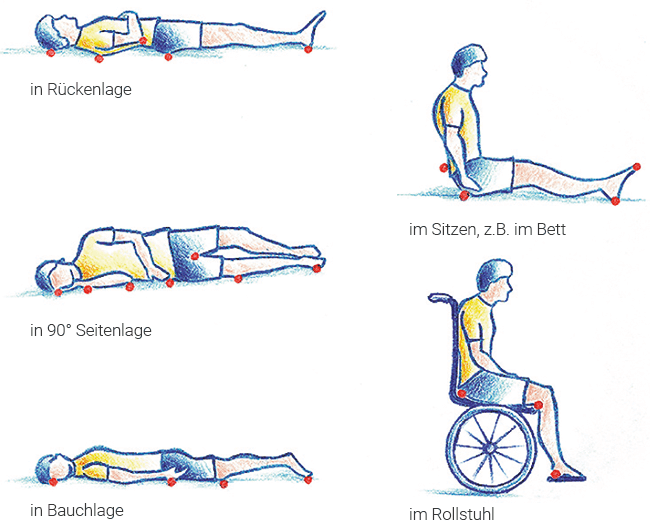
Quelle: www.dekubitus.de, 12.11.2020
Klassifikation Dekubitus nach NPUAP/EPUAP, 2014
Kategorie/Stadium I: Nicht wegdrückbare Erythem
Intakte Haut mit nicht wegdrückbarer Rötung eines lokalen Bereichs gewöhnlich über einem knöchernen Vorsprung. Bei dunkel pigmentierter Haut ist ein Abblassen möglicherweise nicht sichtbar, die Farbe kann sich aber von der umgebenden Haut unterscheiden.Der Bereich kann schmerzhaft, härter, weicher, wärmer oder kälter im Vergleich zu dem umgebenden Gewebe sein. Es kann schwierig sein, Kategorie/Stadium I bei Personen mit dunkler Hautfarbe zu entdecken. Kann auf „gefährdete“ Personen hinweisen (Hinweis auf ein mögliches Risiko).
Kategorie/Stadium II: Teilverlust der Haut
Teilzerstörung der Haut(bis in die Dermis/Lederhaut), die als flaches, offenes Ulcus mit einem rot bis rosafarbenen Wundbett ohne Beläge in Erscheinung tritt. Kann sich auch als intakte oder offene/ruptierte, serumgefüllte Blase darstellen.Manifestiert sich als glänzendes oder trockenes, flaches Ulcus ohne Beläge oder Bluterguss*. Diese Kategorie/dieses Stadium sollte nicht benutzt werden um Skin Tears (Gewebezerreißungen), verbands- oder pflasterbedingte Hautschädigungen, perineale Dermatitis, Mazerationen oder Exkoriation zu beschreiben.* Ein livide Verfärbung weist auf eine tiefe Gewebeschädigung hin.
Kategorie/Stadium III: Vollständiger Verlust der Haut
Vollständiger Gewebeverlust. Subkutanes Fett kann sichtbar sein, aber Knochen, Sehne oder Muskel liegen nicht offen. Beläge können vorhanden sein, die aber nicht die Tiefe des Gewebeverlustes verdecken. Es können Taschebildungen oder Unterminierungen vorliegen.Die Tiefe eines Dekubitus der Kategorie/des Stadium III kann je nach anatomischer Lokalisation variieren. Der Nasenrücken, das Ohr, das Hinterhaupt und der Knöchel haben kein subkutanes Gewebe und Ulcera der Kategorie/des Stadiums III können dort oberflächlich sein. Im Gegensatz dazu können besonders adipöse Bereiche einen extrem tiefen Dekubitus der Kategorie /des Stadiums III entwickeln. Knochen/Sehnen sind nicht sichtbar oder direkt tastbar.
Kategorie/Stadium IV: Vollständiger Gewebeverlust
Vollständiger Gewebeverlust mit freiliegenden Knochen, Sehnen oder Muskeln. Beläge oder Schorf können an einigen Teilen des Wundbettes vorhanden sein. Es können Taschenbildungen oder Unterminierungen vorliegen.Die Tiefe eines Dekubitus der Kategorie/des Stadiums IV variiert je nach anatomi-scher Lokalisation. Der Nasenrücken, das Ohr, das Hinterhaupt und der Knöchel haben kein subkutanes Gewebe und diese Ulcera können oberflächlich sein. Ulcera der Kategorie/des Stadiums IV können sich in Muskeln und/oder unterstützenden Strukturen ausbreiten (z.B. Faszia, Sehne oder Gelenkkapsel) und eine Osteomyeli-tis verursachen. Offenliegende Knochen/Sehnen sind sichtbar oder direkt tastbar.
Keiner Kategorie/ keinem Stadium zuordenbar: Tiefe unbekannt
Ein vollständiger Gewebeverlust, bei dem die Basis des Ulcus von Belägen (gelb, hellbraun, grau, grün oder braun) und/oder Schorf im Wundbett bedeckt ist. Bis genügend Beläge und/oder Schorf entfernt ist, um den Grund der Wunde of-fenzulegen, kann die wirkliche Tiefe – und daher die Kategorie/das Stadium – nicht festgestellt werden. Stabiler Schorf (trocken, festhaftend, intakt ohne Erythem und Flüssigkeit) an den Fersen dient als „natürlicher (biologischer) Schutz des Körpers“ und sollte nicht entfernt werden.
Vermutete tiefe Gewebeschädigung: Tiefe unbekannt
Livid oder rötlichbrauner, lokalisierter Bereich von verfärbter, intakter Haut oder blutgefüllte Blase aufgrund einer Schädigung des darunterliegenden Weichgewe-bes durch Druck und/oder Scherkräfte. Diesem Bereich vorausgehen kann Gewe-be, das schmerzhaft, fest, breiig, matschig, im Vergleich zu dem umliegenden Ge-webe wärmer oder kälter ist.Es kann schwierig sein, tiefe Gewebeschädigungen bei Personen mit dunkler Haut-farbe zu entdecken. Bei der Entstehung kann es zu einer dünnen Blase über einem dunklen Wundbett kommen. Die Wunde kann sich weiter verändern und von ei-nem dünnen Schorf bedeckt sein. Auch unter optimaler Behandlung kann es zu einem rasanten Verlauf unter Freilegung weiterer Gewebeschichten kommen.
Quelle: www.dnqp.de, 12.11.2020

